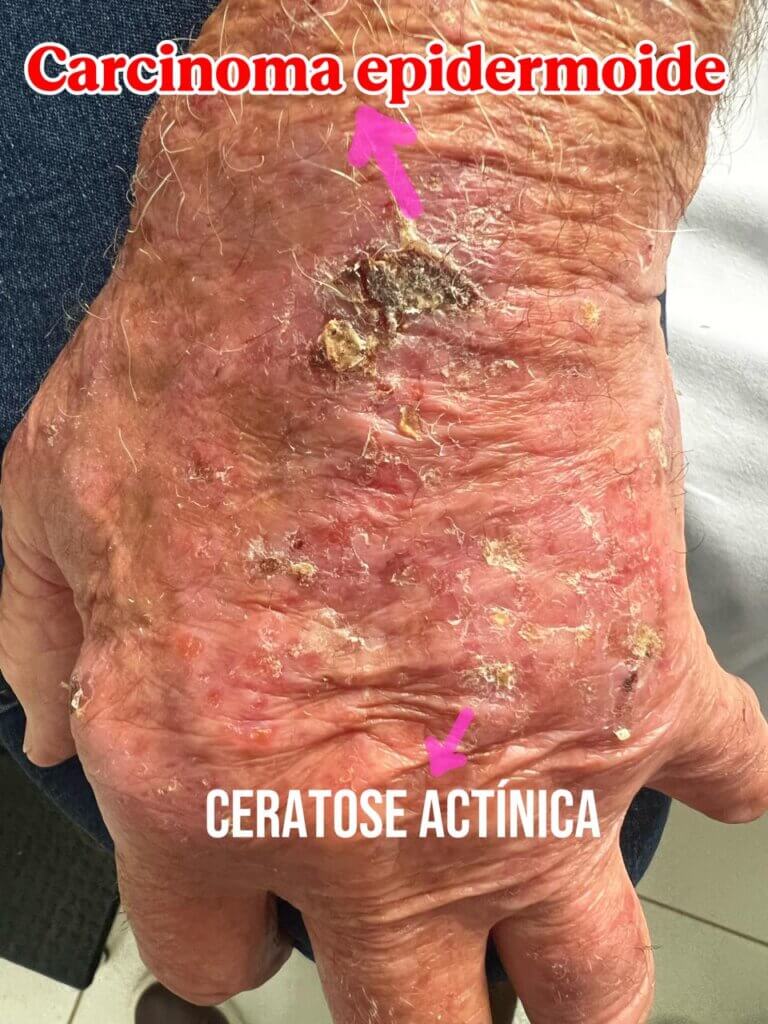
Ceratose actínica: o “aviso prévio” do câncer de pele
O que é ceratose actínica?
Ceratose actínica é um dos sinais mais importantes de dano solar crônico na pele e funciona como um verdadeiro “aviso prévio” do câncer de pele. Embora ainda não seja um câncer, a ceratose actínica indica risco aumentado de evolução para carcinoma espinocelular quando não tratada adequadamente.
- rosto,
- couro cabeludo calvo,
- orelhas,
- dorso das mãos,
- antebraços,
- lábios (queilite actínica).
No microscópio, vemos queratinócitos displásicos e uma desorganização progressiva da epiderme, formando um espectro contínuo que vai da ceratose actínica até o carcinoma espinocelular in situ.
Por isso, tratá-la não é apenas “estética”: é estratégia de prevenção de câncer de pele.
A ceratose actínica é grave? É câncer?
Ela não é câncer ainda, mas:
- é um marcador de dano solar intenso,
- e é o principal ponto de partida do carcinoma espinocelular (cerca de 70–80% dos casos nascem em áreas de CA).
O risco anual de cada lesão virar carcinoma espinocelular é pequeno, mas acumulado ao longo dos anos e multiplicado por dezenas de lesões, o risco global fica relevante, principalmente em pessoas idosas, imunossuprimidas ou transplantadas.
Em linguagem simples: não é motivo para pânico, mas é motivo para atenção e tratamento.
O que pode causar ceratose actínica?
O artigo científico deixa claro que o principal vilão é a radiação ultravioleta (UV):
- Quanto maior a carga de sol acumulada ao longo da vida, maior o risco de CA.
Fatores de risco principais
- Idade acima de 60 anos
- Sexo masculino
- Pele clara (fototipos I e II)
- História prévia de câncer de pele
- Trabalho ao ar livre (agricultores, pescadores, pedreiros, etc.)
Outros fatores que aumentam o risco:
- Imunossupressão (transplantados, uso prolongado de imunossupressores ou quimioterápicos). Nessa população, até 32,5% podem desenvolver CA.
- Elementos do “exposoma”: poluição, má alimentação, estresse crônico — todos aceleram o envelhecimento e a carcinogênese cutânea.
Como a ceratose actínica aparece na pele?
Os achados mais comuns:
- Mancha ou placa avermelhada ou acastanhada, de contorno irregular;
- Superfície áspera, tipo “lixa” ou casquinha que insiste em voltar;
- Pode descamar, coçar ou doer;
- Em lábios: área ressecada, esbranquiçada, rachada (queilite actínica).
Nem sempre é fácil diferenciar ceratose actínica de outras lesões apenas a olho nu — por isso entra a avaliação dermatológica.
Como o dermatologista faz o diagnóstico?
1. Dermatoscopia
É a “lupa com luz” que usamos no consultório. O artigo mostra que, para CA, a dermatoscopia tem:
- sensibilidade de 95,6%
- especificidade de 95,0%,
quando identificamos padrões como a pseudorrede avermelhada com poros foliculares aumentados e o famoso “padrão em morango” das lesões não pigmentadas.
2. Métodos não invasivos avançados
- Microscopia confocal de reflectância (RCM)
- Tomografia de coerência óptica (OCT)
- Ultrassom de alta frequência
Eles ajudam a avaliar profundidade e atipia celular sem cortar a pele.
3. Biópsia
É o padrão-ouro. Indicamos biópsia quando:
- a lesão é maior que 1 cm;
- há sangramento, ulceração, endurecimento ou crescimento rápido;
- dor intensa, prurido importante ou hiperqueratose exuberante;
- localização de alto risco (por exemplo, lábios).
Ceratose actínica é transmissível?
Não.
Ceratose actínica é resultado de dano solar acumulado e alterações genéticas nos queratinócitos — não é infecção, não passa de pessoa para pessoa, não é DST.
Ceratose actínica x ceratose seborreica: qual a diferença?
Muita gente confunde:
- Ceratose actínica
- Ligada ao sol;
- Superfície áspera, às vezes eritematosa;
- Potencial de virar carcinoma espinocelular;
- Precisa de avaliação e tratamento.
- Ceratose seborreica
- Lesão benigna, tipo “verruga colada” na pele;
- Costuma ser marrom, com aspecto ceroso;
- Não é pré-câncer;
- Tratamento é opcional, geralmente estético.
A diferenciação clínica e dermatoscópica é importante — por isso, o caminho seguro é sempre a consulta com dermatologista.
Tratamentos: como tirar ceratose actínica?
Não existe um único “melhor tratamento” para todas as pessoas. A escolha depende de:
- número de lesões,
- localização,
- idade, comorbidades,
- uso de imunossupressores,
- preferência do paciente.
1. Procedimentos locais
- Crioterapia com nitrogênio líquido
- Curetagem e eletrocoagulação
- Laser
- Cirurgia convencional (menos comum, reservada para lesões duvidosas ou espessas)
Essas abordagens são úteis para lesões isoladas ou muito espessas.
2. Tratamentos de “campo de cancerização” com pomadas
“Qual a melhor pomada para ceratose actínica?”
Em vez de um único “melhor creme”, temos opções com evidência científica diferente:
a) 5-fluorouracil (5-FU) 4%
- Quimioterápico tópico clássico para CA.
- Formulação a 4% mostrou redução significativa do índice AKASI (área e gravidade das lesões) em 6 e 12 semanas em estudos recentes.
- Pode ser usado isolado ou como pré-tratamento para terapia fotodinâmica (PDT), aumentando o acúmulo de protoporfirina IX e a taxa de clareamento das lesões.
b) Imiquimode 5%
- Modulador imunológico que induz citocinas e apoptose dos queratinócitos alterados.
- Estudos mostram taxas de clareamento de 66% a 87% como monoterapia.
- A combinação com 5-FU vem sendo estudada e parece aumentar a eficácia e encurtar a duração do tratamento.
c) Diclofenaco 3% gel (com ácido hialurônico)
- Anti-inflamatório não esteroidal que inibe COX-2 e reduz prostaglandina E2.
- Estudos mostram que ~78% dos pacientes têm pelo menos 50% de redução das lesões, com boa tolerância, mas ele se mostrou menos eficaz que o imiquimode para evitar progressão para formas mais graves em seguimento de 3 anos.
d) Ingenol mebutato
- Produto derivado de planta, que induz morte celular via via PKC/MEK/ERK.
- Apesar da boa resposta inicial, estudos de farmacovigilância apontaram aumento de risco de carcinoma espinocelular em alguns pacientes, o que levou a restrições importantes no seu uso em vários países.
Conclusão prática sobre pomadas:
As medicações com maior respaldo atual para campo de ceratose actínica são, em geral, 5-FU e imiquimode, escolhidas de forma individualizada. Diclofenaco é opção para casos mais leves ou quando buscamos um perfil de tolerância diferente. A prescrição deve sempre ser feita pelo dermatologista, após exame presencial.
É possível prevenir ceratose actínica?
Sim — e isso muda completamente o futuro da pele do paciente.
1. Fotoproteção diária
- Protetor solar de amplo espectro, reaplicado ao longo do dia;
- Chapéus de aba larga, roupas com proteção UV, óculos escuros;
- Evitar sol forte (10h–16h).
Um ensaio clínico randomizado mostrou que o uso regular de protetor solar reduz o aparecimento de novas ceratoses actínicas e a progressão de lesões já existentes.
2. Quimio-prevenção em grupos selecionados
- Nicotinamida oral: alguns estudos mostram redução de novas lesões, mas em transplantados renais um ensaio duplo-cego não demonstrou benefício claro → decisão precisa ser individualizada.
- Acitretina: retinoide sistêmico com evidência de redução de queratoses e câncer de pele em transplantados de alto risco; exige monitorização rigorosa e indicação precisa.
Perguntas rápidas (FAQ)
1. Ceratose actínica é pré-câncer?
Sim, é uma lesão pré-maligna e o principal precursor do carcinoma espinocelular.
2. Toda ceratose actínica vira câncer?
Não. A maioria não progride, mas uma parte pode evoluir — especialmente em pacientes com muitas lesões, imunossuprimidos ou transplantados.
3. Qual é a melhor pomada?
Depende do caso. 5-FU e imiquimode são as medicações com maior evidência de eficácia, mas a escolha é feita após exame dermatológico.
4. Ceratose actínica dói ou coça?
Pode ser assintomática ou causar ardência, prurido e sensibilidade. Dor intensa, sangramento ou ulceração são sinais de alerta.
5. Posso “raspar” a casquinha em casa?
Não é recomendado. Isso não trata a raiz do problema e pode atrasar o diagnóstico de um câncer de pele em fase inicial.
6. Ceratose actínica tem cura?
Na maioria dos casos, sim — com tratamento adequado e acompanhamento regular, conseguimos controlar o campo de cancerização e reduzir muito o risco de carcinoma espinocelular.
Quando procurar o dermatologista?
Procure avaliação se você percebeu:
- manchas ou casquinhas ásperas que não desaparecem em semanas;
- lesão antiga que começou a crescer, sangrar ou ulcerar;
- múltiplas lesões em áreas muito expostas ao sol;
- histórico de transplante ou uso crônico de imunossupressores.
Atendimento com foco em câncer de pele em Florianópolis
Sou o Dr. Timotio Dorn, médico dermatologista, especialista em cirurgia dermatológica e cirurgia micrográfica de Mohs (CREMESC 22594, RQE 13225), com atuação focada em câncer de pele, ceratose actínica e tumores cutâneos de alto risco.
Atendo em Florianópolis, com avaliação detalhada da pele, dermatoscopia e discussão individualizada das opções de tratamento (tópico, procedimentos e cirurgias).
Aviso Importante
Este conteúdo tem caráter exclusivamente informativo e não substitui, em hipótese alguma, uma avaliação médica presencial.
Cada pessoa apresenta características individuais, e somente um médico pode realizar diagnóstico preciso, indicar exames, propor tratamentos e acompanhar a evolução de forma segura.
Se você apresenta alguma lesão suspeita, dor, sangramento, mudança na pele ou qualquer sinal de alerta, procure atendimento especializado.
Atendimento médico:
Dr. Timotio Dorn – Dermatologista
CREMESC 22594 | RQE 13225
📍 Endereço:
Endereço: Ed. Goeldner Executive – R. Ferreira Lima, 238 – 3º andar – Centro, Florianópolis – SC, 88015-420
📞 Contato: (48) 99665-6494
🌐 Site: drtimotiodorn.com.br
📍 Localização no Google Maps: https://share.google/u4OwhRwlFpPG9VT24
Bibiografia: Li Z, Lu F, Zhou F, Song D, Chang L, Liu W, Yan G, Zhang G. From actinic keratosis to cutaneous squamous cell carcinoma: the key pathogenesis and treatments. Front Immunol. 2025 Jan 24;16:1518633.
https://www.frontiersin.org/journals/immunology/articles/10.3389/fimmu.2025.1518633/full